

DERRAME PLEURAL

Los derrames pleurales son acumulaciones de líquido dentro del espacio pleural. Tienen múltiples causas y en general se clasifican como trasudados o exudados. La detección es por examen físico y radiografía de tórax; para determinar la causa, a menudo se requieren la toracocentesis y el análisis del líquido pleural. Los trasudados asintomáticos no precisan tratamiento. Los sintomáticos y casi todos los exudados requieren toracocentesis, drenaje con tubo de tórax, pleurodesis o pleurectomía.
Normalmente, 10 a 20 mL de líquido pleural, similar en composición al plasma pero con concentraciones más bajas de proteínas (<1,5 g/dL), se despliega en una capa delgada sobre las pleuras visceral y parietal, lo que facilita el movimiento entre los pulmones y la pared torácica. El líquido ingresa en el espacio pleural procedente de los capilares sistémicos en la pleura parietal y sale por estomas de la pleura parietal y por los linfáticos. El líquido pleural se acumula cuando ingresa demasiada cantidad o cuando sale demasiado poco del espacio pleural.
ETIOLOGIA
Los derrames pleurales suelen clasificarse como trasudados o exudados de acuerdo con las características de laboratorio del líquido (ver Criterios para identificar derrames pleurales exudativos). Sea unilateral o bilateral, un trasudado puede tratarse sin extensa evaluación, mientras que la causa de un exudado exige investigación. Existen numerosas causas (ver Causas de derrame pleural*).
Los derrames trasudativos son causados por una combinación de un aumento de la presión hidrostática y una disminución de la presión oncótica del plasma. La insuficiencia cardíaca es la causa más frecuente, seguida por la cirrosis con ascitis y por hipoalbuminemia, en general debida a un síndrome nefrótico.
Los derrames exudativos son causados por procesos locales que conducen a la mayor permeabilidad capilar que produce un exudado de líquido, proteínas, células y otros componentes del suero. Las causas son varias; los más comunes son la neumonía, el cáncer, la embolia pulmonar, la infección viral y la tuberculosis.
El síndrome de las uñas amarillas es un trastorno raro que causa derrames pleurales exudativos crónicos, linfedema y uñas amarillas distróficas (todo parece ser el resultado de problemas del drenaje linfático).
El derrame quiloso (quilotórax) es un derrame blanco lechoso con aumento del contenido de triglicéridos causado por una lesión traumática o neoplásica (más a menudo linfomatosa) en el conducto torácico. El derrame quiloso también se produce en el síndrome de la vena cava superior.
Los derrames quiliformes (colesterol o seudoquiloso) se parecen a los derrames quilosos, pero tienen concentraciones bajas de triglicéridos y elevadas de colesterol. Se cree que los derrames quiliformes se deben a la liberación de colesterol a partir de la lisis de los eritrocitos y los neutrófilos en los derrames de larga evolución cuando está bloqueada la absorción por una pleura engrosada.
El hemotórax es la presencia de líquido hemorrágico (hematocrito del líquido pleural > 50% del hematocrito periférico) en el espacio pleural debido a un traumatismo o, rara vez, como consecuencia de una coagulopatía o después de la rotura de un vaso sanguíneo importante, como la aorta o arteria pulmonar.
El empiema es la presencia de pus en el espacio pleural. Puede aparecer como complicación de una neumonía, una toracotomía, abscesos (pulmonar, hepático o subdiafragmático) o un traumatismo penetrante con infección secundaria. El empiema de necesidad es la extensión del empiema a los tejidos blandos que produce la infección de la pared torácica y un drenaje al exterior.
El pulmón atrapado o encarcelado es un pulmón rodeado por una cubierta fibrosa causada por un empiema o por un tumor. Como el pulmón no puede expandirse, la presión pleural es más negativa que lo normal, lo que aumenta la trasudación de líquido desde los capilares de la pleura parietal. Normalmente, el líquido presenta características límites entre un trasudado y un exudado; es decir, los valores bioquímicos se encuentran dentro del 15% de los niveles límites de los criterios de Light (ver Criterios para identificar derrames pleurales exudativos).
Los derrames iatrogénicos pueden deberse a la migración o la colocación errónea de una sonda de alimentación en la tráquea o a la perforación de la vena cava superior por un catéter venoso central, que da lugar a la infusión del contenido de la sonda de alimentación o de la solución IV dentro del espacio pleural.
Los derrames sin causa evidente a menudo se producen por émbolos pulmonares ocultos, tuberculosis o cáncer. Se desconoce la etiología en alrededor del 15% de los derrames, incluso después del estudio extenso; se considera que muchos se deben a infecciones virales.
SINTOMAS Y SIGNOS
Algunos derrames pleurales son asintomáticos y se descubren por casualidad durante el examen físico o en la radiografía de tórax. Muchos causan disnea, dolor torácico pleurítico o ambos. El dolor torácico pleurítico, una sensación de malestar vago o dolor intenso que empeora durante la inspiración, indica inflamación de la pleura parietal. En general, se siente dolor en la zona inflamada, pero puede haber dolor referido. Las partes posteriores y periféricas de la pleura diafragmática son inervadas por los 6 nervios intercostales inferiores y la irritación puede causar dolor en la pared inferior del tórax o el abdomen que puede simular una enfermedad intrabdominal. La irritación de la parte central de la pleura diafragmática, inervada por el nervio frénico, causa dolor referido en el cuello y el hombro.
El examen físico revela ausencia de frémito táctil, matidez a la percusión y disminución de los ruidos respiratorios en el lado del derrame. Estos hallazgos también pueden ser causados por el engrosamiento pleural. En los derrames de gran volumen, la respiración suele ser rápida y superficial.
Un roce por fricción pleural, aunque poco frecuente, es el signo físico clásico. El roce varía de unos pocos ruidos intermitentes que pueden simular crepitantes a un ruido rudo y áspero completamente desarrollado, de crujido o coriáceo sincrónico con la respiración, que se ausculta durante la inspiración y la espiración. Los ruidos de fricción adyacentes al corazón (roce pleuropericárdico) pueden variar con los latidos cardíacos y confundirse con el roce de la pericarditis. El roce o frote pericárdico se ausculta mejor sobre el borde izquierdo del esternón en el tercer y cuarto espacios intercostales, que en general es sincrónico con el latido cardíaco y no está influenciado significativamente por la respiración. La sensibilidad y la especificidad del examen físico para detectar el derrame son bajas.
DIAGNOSTICO
-
Radiografía de tórax
-
Análisis del líquido pleural
-
A veces, angiotomografía u otras pruebas
-
El derrame pleural se sospecha en pacientes con dolor pleural, disnea inexplicable o signos sugestivos. Las pruebas diagnósticas están indicadas para documentar la presencia de líquido pleural y determinar su causa
PRESENCIA DE DERRAME
La radiografía de tórax es la primera prueba que se realiza para confirmar la presencia de líquido pleural. Debe examinarse la radiografía lateral del tórax en posición de pie cuando se sospecha un derrame pleural. En esa posición, 75 mL de líquido producen el borramiento del ángulo costofrénico posterior. El borramiento del ángulo costofrénico lateral suele necesitar cerca de 175 mL, pero puede requerir hasta 500 mL. Los derrames pleurales más grandes opacifican porciones del hemitórax y pueden provocar desplazamiento mediastínico; los derrames > 4 L pueden causar opacificación completa del hemitórax y desplazamiento mediastínico hacia el lado contralateral.
Los derrames tabicados son colecciones de líquido atrapado por adherencias pleurales o dentro de las cisuras pulmonares. Las radiografías de tórax en decúbito lateral, la TC o la ecografía deben realizarse si no está claro si una densidad radiográfica representa líquido o Infiltrados parenquimatosos o si el líquido sospechoso es tabicado o fluye libremente; estas pruebas son más sensibles que las radiografías de pie y pueden detectar volúmenes líquidos < 10 mL. Los derrames tabicados, en particular los de la cisura oblicua u horizontal, pueden ser confundidos con una masa pulmonar sólida (seudotumor). Pueden cambiar de forma y tamaño con los cambios de posición del paciente y la cantidad de líquido pleural.
La TC no está indicada de rutina, pero es valiosa para evaluar el parénquima pulmonar subyacente en cuanto a la presencia de infiltrados o masas cuando el pulmón está oculto por el derrame o cuando el detalle en las radiografías de tórax es insuficiente para distinguir el líquido tabicado de una masa sólida.
CAUSAS DEL DERRAME
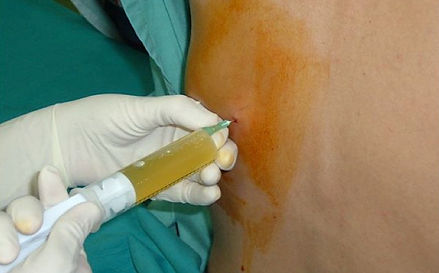
La toracentesis debe realizarse en casi todos los pacientes que tienen líquido pleural de ≥ 10 mm de espesor en la TC, la ecografía o la radiografía en decúbito lateral y que es nuevo o de etiología incierta. En general, los únicos pacientes que no necesitan toracocentesis son los que tienen insuficiencia cardíaca con derrames pleurales simétricos y sin dolor torácico o fiebre; en estos pacientes, puede intentarse una diuresis forzada y se evita la toracocentesis, salvo que los derrames persistan ≥ 3 días.
La toracocentesis y el análisis posterior del líquido pleural a menudo no son requeridos para los derrames pleurales crónicos, que tienen una causa conocida y no producen síntomas.
Siempre que sea posible, se realiza toracocentesis bajo control ecográfico, lo que aumenta la recuperación de líquido y disminuye el riesgo de complicaciones como el neumotórax o la punción de un órgano intraabdominal.
El análisis del líquido pleural se realiza para diagnosticar la causa del derrame pleural. El análisis comienza con la inspección visual, que permite
-
Distinguir los derrames hemorrágicos y quilosos (o quiliformes) de otros derrames
-
Identificar los derrames purulentos muy sugestivos de empiema
-
Identificar un líquido viscoso, característico de algunos mesoteliomas
El líquido siempre debe remitirse para el análisis de proteínas totales, LDH, recuento de células y fórmula diferencial, tinción de Gram y cultivos bacterianos aerobios y anaerobios. Otras pruebas (glucosa, citología, marcadores de tuberculosis en el líquido [ adenosina desaminasa o interferón-gamma], amilasa, tinción y cultivos para micobacterias y hongos) se utilizan en el contexto clínico adecuado.
El análisis del líquido ayuda a distinguir trasudados de exudados; existen varios criterios, pero ninguno discrimina perfectamente entre ambos tipos. Cuando se utilizan los criterios de Light (ver Criterios para identificar derrames pleurales exudativos), deben determinarse las concentraciones de LDH y de las proteínas totales séricas lo más cerca posible del momento de realización de la toracocentesis para compararlas con los valores del líquido pleural. Los criterios de Light identifican correctamente casi todos los exudados, pero un 20% de los trasudados se identifica erróneamente como exudados. Si se sospecha un trasudado (p. ej., debido a insuficiencia cardíaca o cirrosis) y ninguna de las evaluaciones bioquímicas es > 15% por encima de los valores de referencia para los criterios de Light, se mide la diferencia entre las proteínas en suero y el líquido pleural. Si la diferencia es > 3,1 g/dL, es probable que el paciente tenga un trasudado.
Los estudios de diagnóstico por imágenes también pueden ayudar. Si el diagnóstico sigue sin aclararse después del análisis del líquido pleural, está indicada la angiotomografía para buscar embolia pulmonar, infiltrados pulmonares o lesiones mediastínicas... Si se encuentran signos de émbolos pulmonares se requiere anticoagulación a largo plazo, los infiltrados parenquimatosos indican la necesidad de una broncoscopia, y las lesiones mediastínicas la de una aspiración con aguja transtorácica o una mediastinoscopia. Sin embargo, la angiotomografía exige que los pacientes contengan la respiración durante ≥ 24 segundos y no todos pueden hacerlo. Si la angiotomografía no es reveladora, la observación es la mejor estrategia, a menos que el paciente tenga antecedentes de cáncer, pérdida de peso, fiebre persistente u otros hallazgos sugestivos de cáncer o de tuberculosis, en cuyo caso puede estar indicada la toracoscopia. Cuando la toracoscopia no está disponible puede realizarse una biopsia de la pleura con aguja. Si hay engrosamiento pleural o nódulos pleurales, a TC o la biopsia guiada por ecografía es útil para el diagnóstico.
Cuando se sospecha pleuritis tuberculosa, se mide el nivel de adenosina desaminasa en el líquido pleural. Un nivel de > 40 U/L tiene una sensibilidad y especificidad del 95% para el diagnóstico de pleuritis tuberculosa.
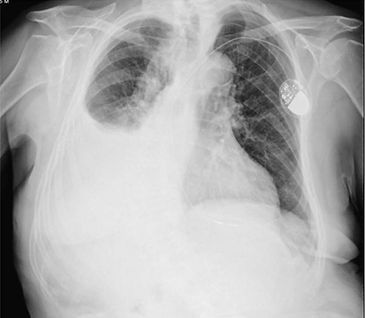


A parte de diagnosticar un derrame pleural, el médico tendrá la tarea de descartar un derrame pleural maligno, este tipo es ocasionado por tumores pulmonares. Además, al existir dos tipos de este derrame, debe saber cuál tipo es el que sufre el paciente.
Transudado: El líquido que se acumula en el tórax viaja también a través de la sangre.
El exudado: El líquido se bloquea en la zona y esto genera bloqueos de sangre, problemas con los pulmones y dolor excesivo. Al conocer el diagnóstico completo, se debe empezar el tratamiento para recuperar la estabilida
TRATAMIENTOS
Al conocer los resultados positivos de los análisis. El tratamiento a seguir será desde un hospital, es necesario drenar el líquido innecesario para nuestros pulmones. Las mejores formas de hacerlo son las siguientes:
Diuréticos: Esto son ideales para tratar los del tipo trasudado, si en cambio el derrame que se sufre es exudado, se debe tratar la enfermedad desde su origen y si ha sido causada por una infección, se recomienda tratar con antibióticos.
Toracocentesis: Muestra del líquido de las costillas
Cateter: Se introduce de manera temporal, y esto se utiliza para desalojar el líquido desde casa. Normalmente esto lo usan las personas que tienen cáncer, El tratamiento se usa junto con la quimioterapia y la radioterapia.
Colocación de sonda endopleural: Se introduce una sonda en el tórax un día completo, esta ayuda a desalojar el líquido acumulado, luego se realiza una pleurodesis. Se lleva a cabo para que el pulmón se adhiera a la pared del tórax y así evitar que el líquido regrese a dañar la parte que se ha drenado.
Cirugía